- Elston, William D. James, Timothy G. Berger, Dirk M. (2006). Andrew's diseases of the skin: clinical dermatology (10 ed.). Philadelphia, PA: Saunders Elsevier. pp. 169–172. ISBN 978-0808923510.
- Walker KM, Pope J (August 2012). "Treatment of systemic sclerosis complications: what to use when first-line treatment fails--a consensus of systemic sclerosis experts". Seminars in Arthritis and Rheumatism. 42 (1): 42–55. doi:10.1016/j.semarthrit.2012.01.003. PMID 22464314.
- Fett N (July–August 2013). "Scleroderma: nomenclature, etiology, pathogenesis, prognosis, and treatments: facts and controversies". Clinics in Dermatology. 31 (4): 432–37. doi:10.1016/j.clindermatol.2013.01.010. PMID 23806160.
- Shah AA, Wigley FM (April 2013). "My approach to the treatment of scleroderma". Mayo Clinic Proceedings. 88 (4): 377–93. doi:10.1016/j.mayocp.2013.01.018. PMC 3666163. PMID 23541012.
- Kowal-Bielecka O, Bielecki M, Kowal K (2013). "Recent advances in the diagnosis and treatment of systemic sclerosis" (PDF). Polskie Archiwum Medycyny Wewnetrznej. 123 (1–2): 51–58. PMID 23344666. Archived (PDF) from the original on 2014-03-06.
- Beyer C, Dees C, Distler JH (January 2013). "Morphogen pathways as molecular targets for the treatment of fibrosis in systemic sclerosis". Archives of Dermatological Research. 305 (1): 1–8. doi:10.1007/s00403-012-1304-7. PMID 23208311. S2CID 25073736.
- Leask A (June 2012). "Emerging targets for the treatment of scleroderma". Expert Opinion on Emerging Drugs. 17 (2): 173–79. doi:10.1517/14728214.2012.678833. PMID 22533795. S2CID 29026417.
- Manno R, Boin F (November 2010). "Immunotherapy of systemic sclerosis". Immunotherapy. 2 (6): 863–78. doi:10.2217/imt.10.69. PMC 3059511. PMID 21091117.
- Postlethwaite AE, Harris LJ, Raza SH, Kodura S, Akhigbe T (April 2010). "Pharmacotherapy of systemic sclerosis". Expert Opinion on Pharmacotherapy. 11 (5): 789–806. doi:10.1517/14656561003592177. PMC 2837533. PMID 20210685.
- Ong VH, Denton CP (May 2010). "Innovative therapies for systemic sclerosis". Current Opinion in Rheumatology. 22 (3): 264–72. doi:10.1097/BOR.0b013e328337c3d6. PMID 20190640. S2CID 24631979.
- Rossi, S, ed. (2013). Australian Medicines Handbook (2013 ed.). Adelaide: The Australian Medicines Handbook Unit Trust. ISBN 978-0-9805790-9-3.[page needed]
- Brunton, L; Chabner, B; Knollman, B (2010). Goodman and Gilman's The Pharmacological Basis of Therapeutics (12th ed.). New York: McGraw-Hill Professional. ISBN 978-0-07-162442-8.[page needed]
- "Medscape Multispecialty – Home page". WebMD. Archived from the original on 13 November 2013. Retrieved 27 November 2013.
- Sticherling M (October 2012). "Systemic sclerosis-dermatological aspects. Part 1: Pathogenesis, epidemiology, clinical findings". Journal der Deutschen Dermatologischen Gesellschaft. 10 (10): 705–18, quiz 716. doi:10.1111/j.1610-0387.2012.07999.x. PMID 22913330. S2CID 7422759.
- Alenghat FJ (February 2016). "The Prevalence of Atherosclerosis in Those with Inflammatory Connective Tissue Disease by Race, Age, and Traditional Risk Factors". Scientific Reports. 6: 20303
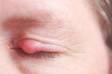
Šta je skleroderma, koji su njeni oblici? Sistemska / lokalna + simptomi
Foto izvor: Getty images
Glavni simptomi
- Malaksalost
- Glavobolja
- Bol u udovima
- Bol kože
- Nervni bol
- Kratak dah
- Čir
- Hiperpigmenatcija
- Bolest kostiju
Prikaži više simptoma ᐯ
Lečenje skleroderme: da li se može zaustaviti? Koji lekovi i mere će pomoći?
Prikaži višeSklerodermu leči
Druga imena
Scleroderma, sistemska skleroza, systemic sclerosis, SSc, sistemska skleroderma, lokalizovana skleroderma